筑波記念会の診療科、コ・メディカル部門の紹介です。業務内容、外来案内や業績、スタッフ、研修プログラムをご紹介しています。
診療科・部門紹介
消化器外科
新型コロナウイルス感染から3年経ちクラスターも発生しましたが徐々に収束の気配は感じられます。
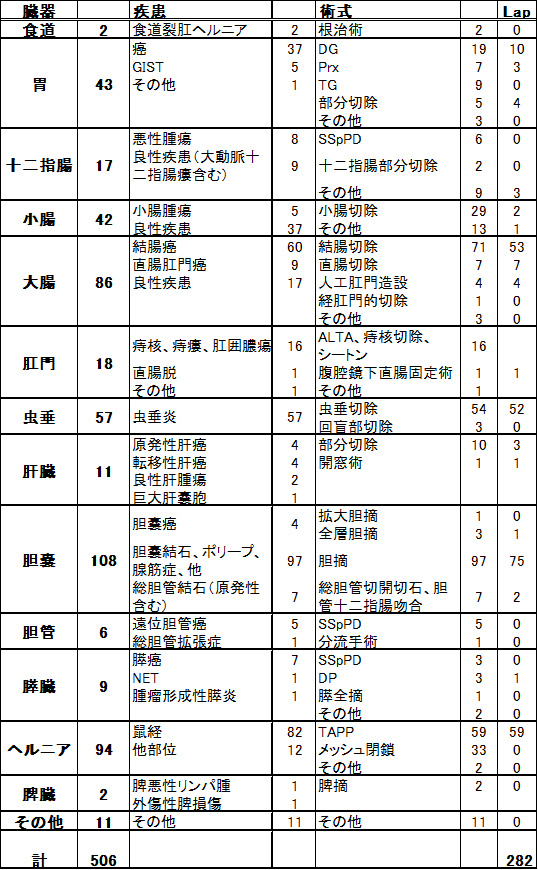
常勤医4人、専攻医1人、研修医1人、非常勤医3人、特定機能行為の資格看護師1人の体制で診療しています。総手術件数は506件、腹腔鏡下手術は282件と右肩上がりです。特に胆摘術は100例を超え、ヘルニアは94例、膵頭十二指腸切除(膵全摘含む)は15例と顕著で、胃癌、大腸癌ともに年々増加傾向です。新たに導入した腹腔鏡手術は、総胆管結石手術、噴門側胃切除、膵体尾部切除で、今後も増加が見込まれます(別表)。
緊急手術数は147件で救急車の応需件数の増加とともに増加し、重症例は救命科医のサポートを受けICU治療にあたっています。
診療部長の上田和光は主に上腹部外科(肝胆膵高度技能指導医、胃、食道)が専門で、特に高難度の肝胆膵手術や機能温存した胃切除を行い、subspecialityを希望する専攻医を募集中です。
診療科長・内視鏡外科センター長の岩崎喜実は主に下腹部・骨盤外科(結腸、直腸、肛門、ヘルニア)が専門で、日本内視鏡外科技術認定医(大腸部門)も取得しており腹腔鏡手術のみならず、ロボット手術も視野に入れ臨床に取り組んでいます。
上田、岩崎ともに各種学会の専門医・指導医の資格を持ち(別項)、臨床経験(緊急手術対応)のみならず後進の手術指導も豊富であります。定期的な術前後のカンファレンスや内科・放射線科・病理科を含めた集学的カンファを基に各患者さんに応じたきめ細かい治療を行っています。
菅野優貴の専門である腹腔鏡下ヘルニア手術 (TAPP)は翌日退院する患者さんがほとんどで満足度も高いです。腹腔鏡下胃切除、大腸手術だけでなく難度の高い胆石症も腹腔鏡で完遂できる技量を持ち、的確な画像診断をもとに後進の指導にも積極的です。
永井 健は日本消化器外科専門医を取得後、腹腔鏡下胃/大腸手術の経験数も増え、肝胆膵や緊急手術も積極的対応しています。また研修医や後進の直接的指導にも定評があります。
当院のモットーである“誠意を以って最善をつくす”の通り、茨城県南地域の中核病院を担うべく24時間、365日救急体制を敷き、臨床、研究、研修医への指導を積極的に行っています。
2022年度 消化器外科 手術件数
診療内容
肝臓疾患;主に肝腫瘍
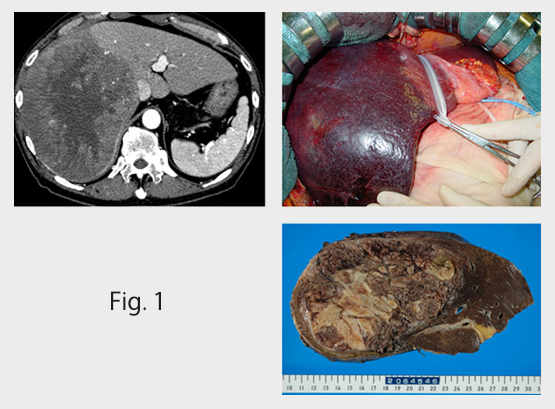
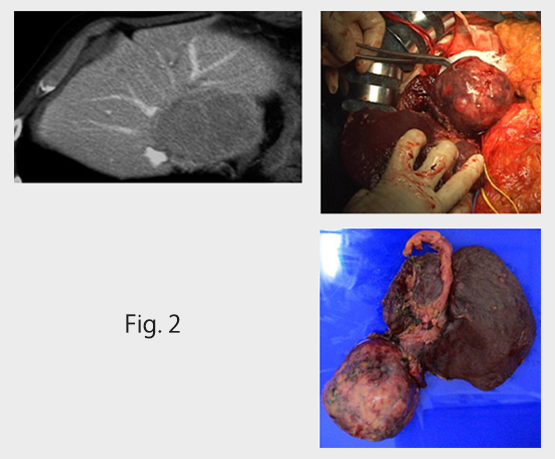
肝細胞がん:近年の抗肝炎ウイルス薬の進歩で肝細胞がんの発生は減少しつつあります。 その反面、アルコール(お酒)や糖尿病、肥満を原因とした脂肪肝(炎)による発癌が増えており注意が必要です。治療は手術(Fig. 1巨大肝癌、Fig. 2尾状葉の肝癌)や、カテーテル治療(肝動脈塞栓療法)やラジオ波焼灼術、更には抗がん剤(分子標的薬)のおかげで生存率の上昇がみられています。
転移性肝腫瘍:主に大腸がんの転移が多く、原発の大腸がんと同時に肝切除したり、抗がん剤により腫瘍を縮小させて切除する例が増えています。
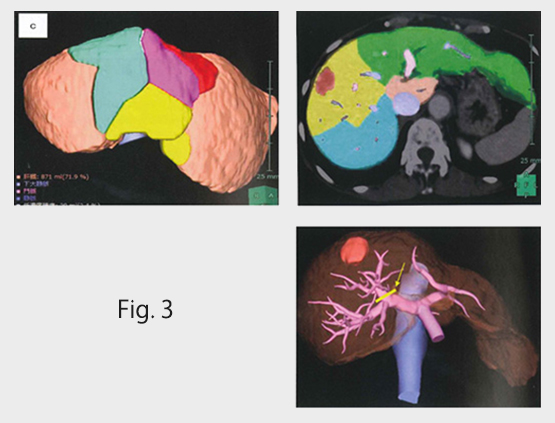
肝内胆管がん:肝臓内の胆管から発生する悪性腫 瘍で時に黄疸を発症します。 肝切除の術前には腫瘍の位置や切除する肝容積を測定するシュミレーションソフトを使用し 安全な手術を心がけています。(Fig. 3)
胆道疾患
胆嚢結石症:無症状の患者さんには手術を行いませんが、急性胆嚢炎や胆石発作を起こした患者さんには、胆嚢摘出術を行っています。急性胆嚢炎の患者さんには、早期手術を積極的に行っています。胆嚢摘出手術は腹腔鏡下に行われることが大部分で、創痛も開腹手術に比べ少なく、早期退院される場合が多いです。
胆嚢ポリープ:ポリープの大きさが1cmを超える場合や、形状が悪性を疑わせる場合に手術を行います。良性の可能性が高い場合には腹腔鏡下に、悪性が疑われる場合には開腹手術を行っています。
胆嚢腺筋症:胆嚢腺筋腫症は、胆嚢の壁が厚くなり小さな袋ができる良性の病気です。悪性との鑑別が難しい場合には手術を行います。
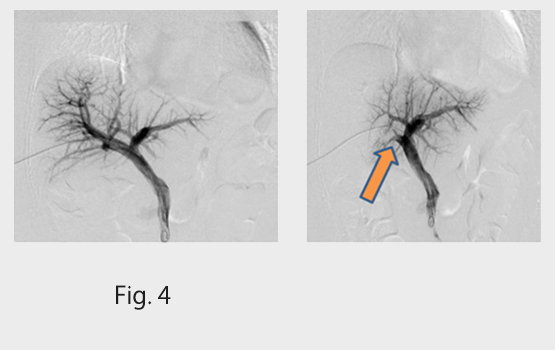
胆道がん;胆汁が流れる管(胆管)に発生するがんで、初期には症状が出にくく、進行すると黄疸が出やすいです。治療は開腹手術が主体ですが腫瘍の場所;胆嚢・肝外胆管・ファーター乳頭、により術式が異なります。特に肝門部胆管癌の場合は手術の前に門脈塞栓を行い、肝予備能と術式のバランスをとることが必要です (Fig. 4)。
膵臓疾患;主に膵腫瘍
膵臓がん:最も悪性度が高い癌の一つです。一見手術が困難でも抗がん剤を先行し縮小してから手術する場合も多くなってきました。膵頭十二指腸切除術例が増えてきています。
粘液産生性膵嚢胞腫瘍(IPMN):膵臓の内部に嚢胞形成(粘液が貯留)する疾患で多くは良性で経過観察可能ですが、悪性の場合は切除を勧めます。
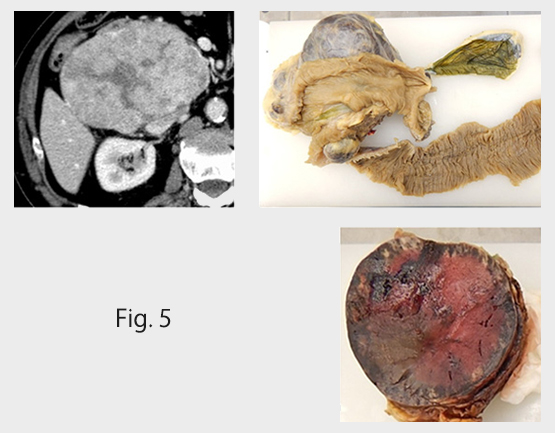
膵神経内分泌腫瘍:ホルモンを異常分泌することもある腫瘍です。大きくなると手術が必要です(Fig. 5)。
食道疾患;主に食道がん
早期癌でも内視鏡的粘膜下切除(ESD)が困難な場合は手術を選択します。主に右開胸・開腹、食道亜全摘、胸腔内吻合を行います。
進行癌の場合は、化学療法(抗がん剤治療)を先行し、その効果の具合で手術を検討します。
胃疾患;主に胃腫瘍
胃がん;患者さんの全身状態やステージなどを考慮し内視鏡手術(腹腔鏡)と開腹手術を選択しています。
また、内視鏡手術では2025年度よりロボット手術を導入し良好な成績を得ております。手術時間は開腹手術に比べてかかりますがお身体にかかる負担は
驚くほど小さく1週間程度で退院可能となる方が多いです。
現在では早期の病変が主体ですが今後は患者さんの状況に合わせた適応を拡大していく見込みです。
その他の胃腫瘍;腫瘍の大きさや部位に応じて可能な限り内視鏡手術を検討しております。
近年、喜ばしいことに胃がんは減少傾向にあります。しかし、それと同時に各施設間に経験値のばらつきが生じてきている状況とも言えます。
当院では年間30件ほどの手術件数を維持しており、これら豊富な経験を通し胃がんに悩まされる患者さんの一助となれますよう日々研磨を続けております。
また、当院は大規模な高度専門施設ではありませんが地域の中核病院という特性を生かし、定期通院フォローはもちろん、長期的発生リスクのある合併症(腸閉塞など)への対応、さらには診療科による垣根のない全身ケアを通して皆様の「安心した術後生活」を支えていきたいと考えています。
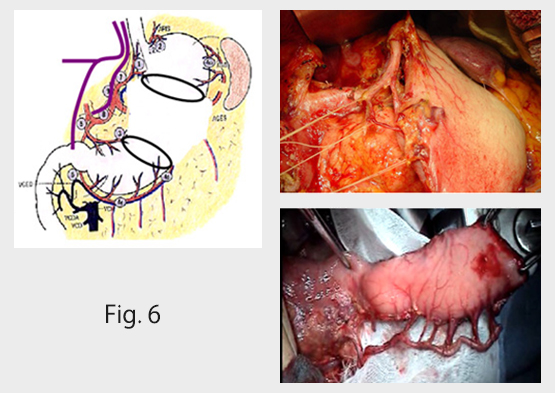
大腸疾患;主に結腸がん、直腸がん
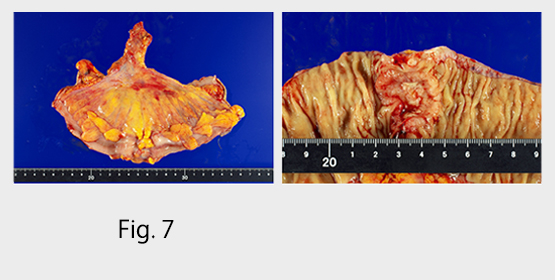
2024年から当院にロボット手術が導入されまして、早期から進行期までの大腸癌(Fig7)を、約4割が腹腔鏡手術と約4割がロボット支援下手術で行っています。難易度の高いと言われます直腸癌や横行結腸癌にもロボット手術を適応しており、低侵襲で安全に手術が可能となりました。術後在院日数も7日から14日です。切除困難な大腸癌では抗がん剤治療が中心となりますが、緩和的外科治療(原発巣切除・消化管バイパス術・人工肛門造設術)も施行します。当院では皮膚・排出ケア認定看護師によるストマ外来もありまして、人工肛門造設後のアフターケアーも充実しています。
肛門疾患;痔核・裂肛・肛門周囲膿瘍・痔瘻・直腸脱
痔核:痔核結紮切除術が治療の中心ですが、切らずに治療するALTA療法(内痔核硬化療法)も行い、早期の社会復帰が可能となっています。
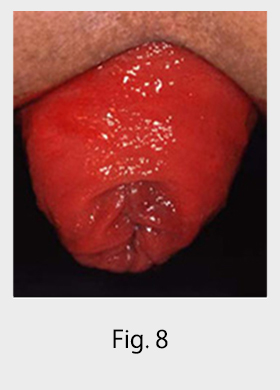
直腸脱(膀胱脱・子宮脱合併例は除く)(Fig, 8):侵襲の比較的少ない経肛門的治療から根治性の高い腹腔鏡下直腸吊り上げ固定術を行います。
腹部ヘルニア;鼠径部ヘルニア・腹壁瘢痕ヘルニア・臍ヘルニア
腹壁の隙間から臓器が脱出する病気をヘルニアといいます。必ずしも治療が必要な病気ではありませんが、手術が唯一の治療法です。
鼠径部ヘルニア:太ももの付け根のところに発生するヘルニアです。
腹壁瘢痕ヘルニア:手術の傷のところに発生するヘルニアです。
臍ヘルニア:臍(へそ)のところに発生するヘルニアです。
鼠径部ヘルニアに関しては、メッシュを使用する腹腔鏡下鼠径部ヘルニア修復術(TAPP法)や鼠径部切開法で手術を行います。入院期間は2泊3日です。
腹壁瘢痕ヘルニアや臍ヘルニアに関しては、ヘルニアの大きさに応じて最適な治療法を提案いたします。
主な救急疾患
急性虫垂炎;主に腹腔鏡手術を行っており、多くは術後2~5日間の入院です。
腸閉塞(イレウス);保存的治療で軽快しない、あるいは繰り返す場合は手術を選択します。
消化管穿孔;近年、結腸憩室症の穿孔例が増加しています。大腸の穿孔は敗血症になり易く多くは重篤になり集中治療が必要です。胃潰瘍の穿孔の場合は手術でなく保存的に治ることも多いです。
消化管出血、肝外傷、膵外傷;状態により内視鏡的止血、血管造影下の止血を行いますが、止血困難な場合は手術を選択します。大動脈瘤が十二指腸へ交通した例や、慢性膵炎による膵液瘻で仮性動脈瘤の切除例があります。
医師スタッフ紹介
消化器外科診療部長
大目 祐介(おおめ ゆうすけ)
【専門領域】
―
【学位・学会認定】
―
消化器外科診療科長、内視鏡外科センター センター長
岩﨑 喜実(いわさき よしみ)
【専門領域】
腹腔鏡手術(小腸・大腸)、大腸悪性腫瘍、肛門外科
【学位・学会認定】
医学博士
日本外科学会 専門医、指導医
日本消化器外科学会 専門医、指導医
日本内視鏡外科技術認定医(大腸)
日本消化器病学会 専門医、指導医
日本消化器内視鏡学会 専門医、指導医
日本大腸肛門病学会 専門医、指導医
日本がん治療認定医機構 がん治療認定医
消化器がん外科治療認定医
ロボット手術(da vinci)術者certificate
日本ストーマ・排泄リハビリテーション学会 ストーマ認定士
医員
吉田 淳(よしだ あつし)
【専門領域】
肝胆膵外科、腹腔鏡手術
【学位・学会認定】
医学博士
日本外科学会 認定医、専門医、指導医
日本消化器外科学会 専門医、消化器がん外科治療認定医、指導医
日本肝胆膵外科学会 評議員
日本消化器病学会 専門医、指導医
日本肝臓学会 専門医、暫定指導医
日本消化器内視鏡学会 専門医
日本がん治療認定医機構 がん治療認定医
身体障害者福祉法指定医(小腸、直腸、膀胱、肝臓機能障害)
難病指定医
小児慢性特定疾病指定医
厚生労働省 臨床研修指導医
医員
菅野 優貴(かんの ゆうき)
【専門領域】
腹腔鏡手術、腹部救急疾患、ヘルニア手術、痔核治療
【学位・学会認定】
日本外科学会 専門医
日本消化器外科学会 専門医
日本消化器病学会 専門医
日本消化器病学会 指導医
日本消化器内視鏡学会 専門医
日本腹部救急医学会 認定医
内痔核治療法研究会ジオン認定医
消化器がん外科治療認定医
ロボット手術(da vinci)術者certificate
身体障害者福祉法指定医(膀胱、直腸)
難病指定医
臨床研修指導医
医員
永井 健(ながい たけし)
【専門領域】
腹腔鏡手術、肝胆膵外科
【学位・学会認定】
日本外科学会 専門医
日本消化器外科学会 専門医
日本内視鏡外科学会 技術認定医
ロボット手術(da Vinci) 術者certificate
日本がん治療認定医機構 認定医
臨床研修指導医
専攻医
江成 萌(えなり もえ)
【専門領域】
ー
【学位・学会認定】
ー
専攻医
林 くらら(はやし くらら)
【専門領域】
ー
【学位・学会認定】
ー
非常勤医
藤野 聖人(ふじの まさと)
【専門領域】
消化器外科
【学位・学会認定】
ー
非常勤医
永山 可琳(ながやま かりん)
【専門領域】
消化器外科
【学位・学会認定】
ー
非常勤医
櫻井 徹(さくらい とおる)
【専門領域】
ー
【学位・学会認定】
ー
